Enfermedad del hígado graso no alcohólico (o NAFLD,que en inglés se traduce como “ enfermedad del hígado graso no alcohólico ”) es una condición fisiopatológica evidenciada por un diagnóstico clínico que incluye la presencia de 5% o más de enfermedad del hígado graso según lo determinado por imágenes o biopsia del hígado en ausencia de causas secundarias de acumulación de grasa hepática. Esto significa que, en condiciones normales, la presencia de acumulación de grasa en el interior de las células hepáticas se considera fisiológica, pero cuando esta supera el 5% comienza a configurarse un estado patológico .
Una de las principales razones está ligada al importante aumento de Valor energético aportado por los alimentos , principalmente Hidratos de carbono y grasas, al que le sigue un aumento de ácidos grasos que se acumulan en el interior de la célula hepática, en esencia es la puesta en marcha del mismo mecanismo metabólico que conduce a la obesidad y la diabetes. La esteatosis en sí no es un gran problema, pero lo más preocupante es que se presenta como el inicio de un proceso capaz de evolucionar hacia la esteatohepatitis (EHNA), caracterizada por un aumento de la acumulación de ácidos grasos en los hepatocitos con la formación de inflamación y fibrosis, a la que sigue, en el proceso de evolución de la enfermedad, la cirrosis del hígado , condición patológica muy grave.
La obesidad es una característica común de muchas enfermedades metabólicas, incluida la enfermedad del hígado graso no alcohólico.
La obesidad era rara en la antigüedad, a menudo elogiada y confinada a la aristocracia. Sin embargo, en alguna ocasión se observó que el exceso de peso corporal podía acarrear problemas de salud. Hipócrates, en el 400 a. C., fue uno de los primeros en comentar sobre los peligros de la obesidad:
"Es perjudicial para la salud ingerir más alimentos de los que la constitución puede soportar, cuando al mismo tiempo uno no hace ejercicio para llevarse este exceso..." ( Traducido de Hipócrates, hacia el 400 a. C.).
Varios médicos famosos han catalogado la mala salud asociada con la obesidad. El patólogo GB Morgagni fue el primero en describir la grasa ectópica de estudios post-mortem seccionados y en asociarla con el desarrollo de aterosclerosis. William Osler enumeró la grasa ectópica como un factor causante de la angina de pecho. A principios del siglo XIX, se estaba delineando gran parte de la comprensión moderna de la grasa ectópica dentro de los órganos clave. Aunque Hipócrates reconoció el ejercicio como un factor mitigante contra la obesidad, Ludovico Nonnius fue uno de los primeros médicos en adoptar la dieta como un factor importante en la salud, por lo tanto, la base de las implicaciones de.
Los hábitos alimenticios saludables, la pérdida de peso y el aumento de la actividad física (AF) son las piedras angulares del manejo de la enfermedad del hígado graso no alcohólico (NAFLD, por sus siglas en inglés), pero se debe enfatizar que la dieta de los humanos generalmente contiene miles de moléculas bioactivas que organizan una variedad de cambios metabólicos. y procesos de señalización en salud y enfermedad, abarcando un enfoque de combinación natural. Aunque la composición de los alimentos varía ampliamente, existe evidencia acumulada sustancial que sugiere que los macronutrientes y micronutrientes dietéticos específicos pueden influir en los procesos biológicos involucrados en la patogenia de la NAFLD y, por lo tanto, es incorrecto hablar solo del componente energético de los alimentos y, por lo tanto, de la Valor energético. balance.
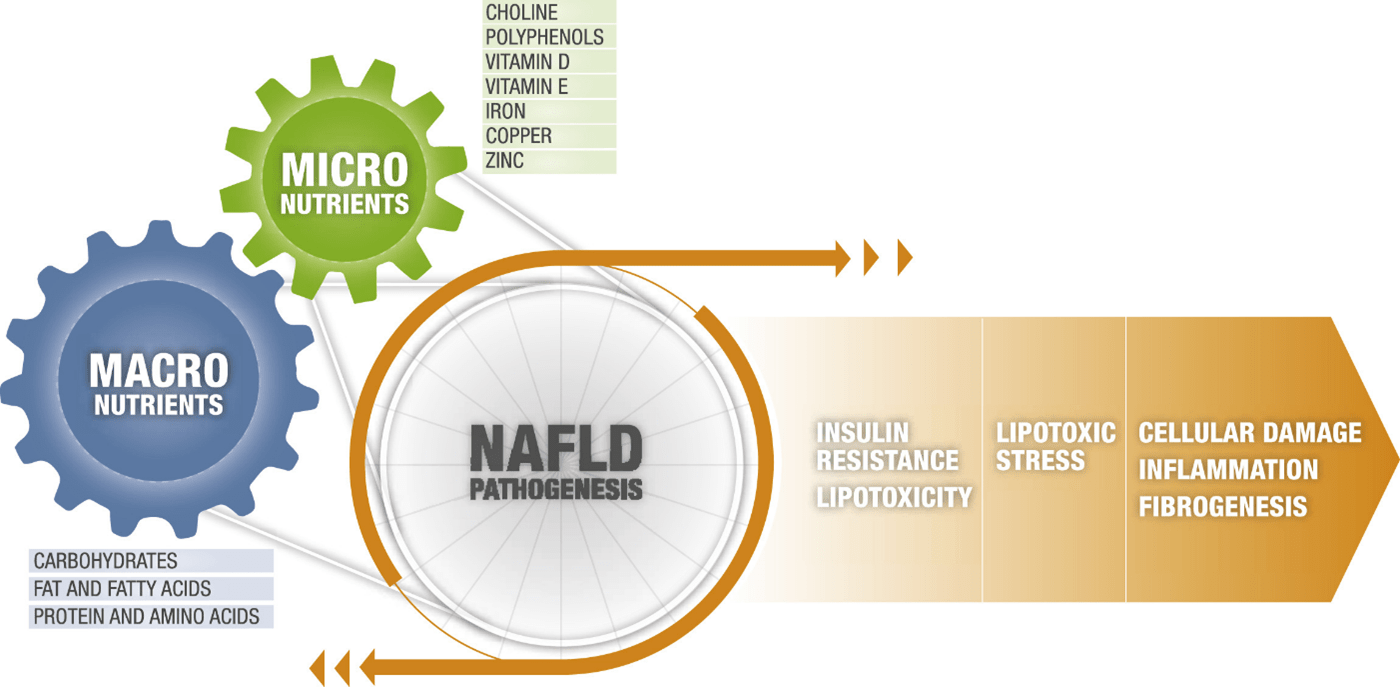
En general, la enfermedad parece progresar desde la acumulación de grasa (es decir, esteatosis o enfermedad del hígado graso no alcohólico [NAFL]) a la inflamación (es decir, esteatohepatitis no alcohólica [NASH]) a la fibrosis y finalmente a la cirrosis, cruzando dos principios principales , Nodos críticos de la patogenia de NAFLD, emergentes en el contexto de sobrecarga de sustrato metabólico:
- Nodo de constitución de la enfermedad: resistencia a la insulina y lipotoxicidad
- Nodo de progresión de la enfermedad: los ácidos grasos lipotóxicos (FA) provocan daño celular, inflamación y fibrogénesis
Macronutrientes y micronutrientes en la enfermedad del hígado graso no alcohólico
Los nutrientes influyen significativamente en los resultados patológicos de varias enfermedades crónicas. Se sabe que los polifenoles, carotenoides, flavonoides y terpenoides regulan la inflamación, la proliferación, la apoptosis y la angiogénesis . Se ha demostrado que las modificaciones en la dieta y el estilo de vida previenen entre el 30 % y el 40 % de todos los cánceres , por lo tanto, las formas en que los componentes dietéticos específicos influyen en los procesos biológicos para influir en los resultados de salud son un área de investigación activa.
En particular:
Los estudios epidemiológicos muestran una fuerte asociación entre un gran aumento en el consumo de fructosa y la incidencia de EHGNA, particularmente cuando la ingesta de fructosa excede el 25 % de los requerimientos energéticos. Por el contrario, los Hidratos de carbono parcial o completamente resistentes a la digestión se asocian con un riesgo reducido de patogénesis. Es importante destacar que los polisacáridos fermentables como la inulina o la pectina son metabolizados por la microbiota intestinal para producir ácidos grasos de cadena corta (AGCC), que no solo mejoran la resistencia a la insulina, sino que activan vías metabólicas capaces de inducir efectos epigenéticos y antiinflamatorios para modular el estado de la enfermedad metabólica .
Los AG de la dieta pueden modular la actividad de tipos de células clave (p. ej., hepatocitos, macrófagos, células estrelladas hepáticas) implicadas en todo el espectro de la EHGNA, por lo que los ácidos grasos de la dieta pueden facilitar el desarrollo, la prevención o la reversión de algunas características de la EHGNA según la composición de ácidos grasos , la longitud de la cadena de carbono y los objetivos moleculares que implican: La ingesta excesiva de ácidos grasos saturados de cadena larga que se encuentran en alimentos como los productos de origen animal promueve el estrés oxidativo, la disfunción mitocondrial y la inflamación; en cambio, los ácidos grasos dietéticos monoinsaturados (MUFA; por ejemplo, ácido oleico) y poliinsaturados (por ejemplo, ácido linoleico [n-6], ácido alfa-linolénico [n-3] y ácido araquidónico),
Aunque la atención se ha centrado en gran medida en los Hidratos de carbono y las grasas con respecto a su papel en el desarrollo de la diabetes y las enfermedades cardiovasculares, las proteínas han recibido menos atención. Esta omisión ahora está comenzando a cambiar, y un creciente cuerpo de datos sugiere que una ingesta alta de proteínas podría ayudar a reducir los niveles de grasa en el hígado , ya sea que la Proteínas provenga de fuentes animales o vegetales e independientemente de las variaciones en el peso corporal; Sin embargo, no hay que olvidar que un exceso de proteínas también se ha relacionado con la resistencia a la insulina: estos resultados subrayan laExiste la importancia de equilibrar la cantidad y la calidad de la Proteínas dietética frente a otros nutrientes como un factor determinante clave de la salud metabólica .
Ciertos aminoácidos en la dieta pueden modular preferentemente procesos biológicos clave:
- La leucina, la isoleucina y la valina (conjuntamente denominadas aminoácidos de cadena ramificada [BCAA]) regulan varias vías importantes de señalización metabólica hepática, incluida la señalización de la insulina, la regulación de la glucosa y la canalización eficiente de sustratos de carbono para la oxidación a través del ácido tricarboxílico mitocondrial (TCA). ) ciclo. Se cree que la alteración de la regulación positiva mediada por BCAA del ciclo TCA es un defecto fundamental que conduce a la disfunción mitocondrial en NAFLD.
- Los niveles de glutamina, serina y glicina , que colectivamente influyen en la síntesis de glutatión, la inflamación y las vías de estrés oxidativo, también se ven afectados en NAFLD. p.ej. La deficiencia de serina, observada en pacientes con NASH, afecta directamente los niveles celulares de acilcarnitina, evidencia de deterioro de la función mitocondrial y, en consecuencia, reduce el consumo de combustible por parte de los AF, lo que conduce a la fragmentación mitocondrial.
- Los niveles más bajos de glicina se asociaron significativamente con un número creciente de componentes del síndrome metabólico en una investigación transversal.
- La arginina y la citrulina de la dieta parecen afectar la integridad de la barrera epitelial intestinal, un proceso que se reconoce cada vez más como una característica patogénica clave de la progresión de la EHNA.
Micronutrientes y enfermedad del hígado graso no alcohólico
- La colina se metaboliza en gran parte en el hígado a fosfatidilcolina y juega un papel importante en el ensamblaje y la secreción de lipoproteínas, y en las interacciones entre el huésped y la microbiota intestinal .
- Los polifenoles (como el resveratrol, la curcumina, la quercetina y las catequinas del té verde, que se encuentran comúnmente en alimentos como frutas, verduras, vino y café) reducen los IHTG (triglicéridos intrahepáticos) a través de varios mecanismos, incluida la inhibición
- Evidencias epidemiológicas recientes muestran que los pacientes con NAFLD tienen una deficiencia de vitamina D más frecuente que la población general y que los niveles circulantes de vitamina D son proporcionales al grado de evolución fibrótica.
- Además de ser uno de los antioxidantes más potentes de la naturaleza, la vitamina E se considera el principal antioxidante liposoluble implicado en la regulación de la expresión génica, las respuestas inflamatorias y la modulación de la señalización celular. Las fuentes de vitamina E son similares a las de los ácidos grasos poliinsaturados e incluyen aceite de oliva, nueces y vegetales verdes; por lo tanto, es probable que también se observe deficiencia de vitamina E en la dieta occidental típica.
- Cobre, Hierro y Zinc: Aunque es un nutriente esencial en múltiples procesos celulares y en la eritropoyesis, el exceso de hierro se observa comúnmente en pacientes con NAFLD y se asocia con disfunción orgánica secundaria a la formación de especies reactivas de oxígeno. La deficiencia de cobre se observa en NAFLD humana y se asocia con resistencia a la insulina, esteatosis y progresión acelerada de NASH. Además, la deficiencia de cobre en la dieta y el exceso de fructosa exacerban sinérgicamente el daño hepático y aceleran la acumulación de grasa hepática, la inflamación y la fibrogénesis. La asociación entre la enfermedad hepática y la deficiencia de zinc se reconoce desde hace más de medio siglo. La deficiencia de zinc inicia la resistencia a la insulina, la sobrecarga de hierro y la enfermedad del hígado graso, que sigue al deterioro de
Modulación del metabolismo: intervenciones para el hígado graso no alcohólico con dieta y actividad física
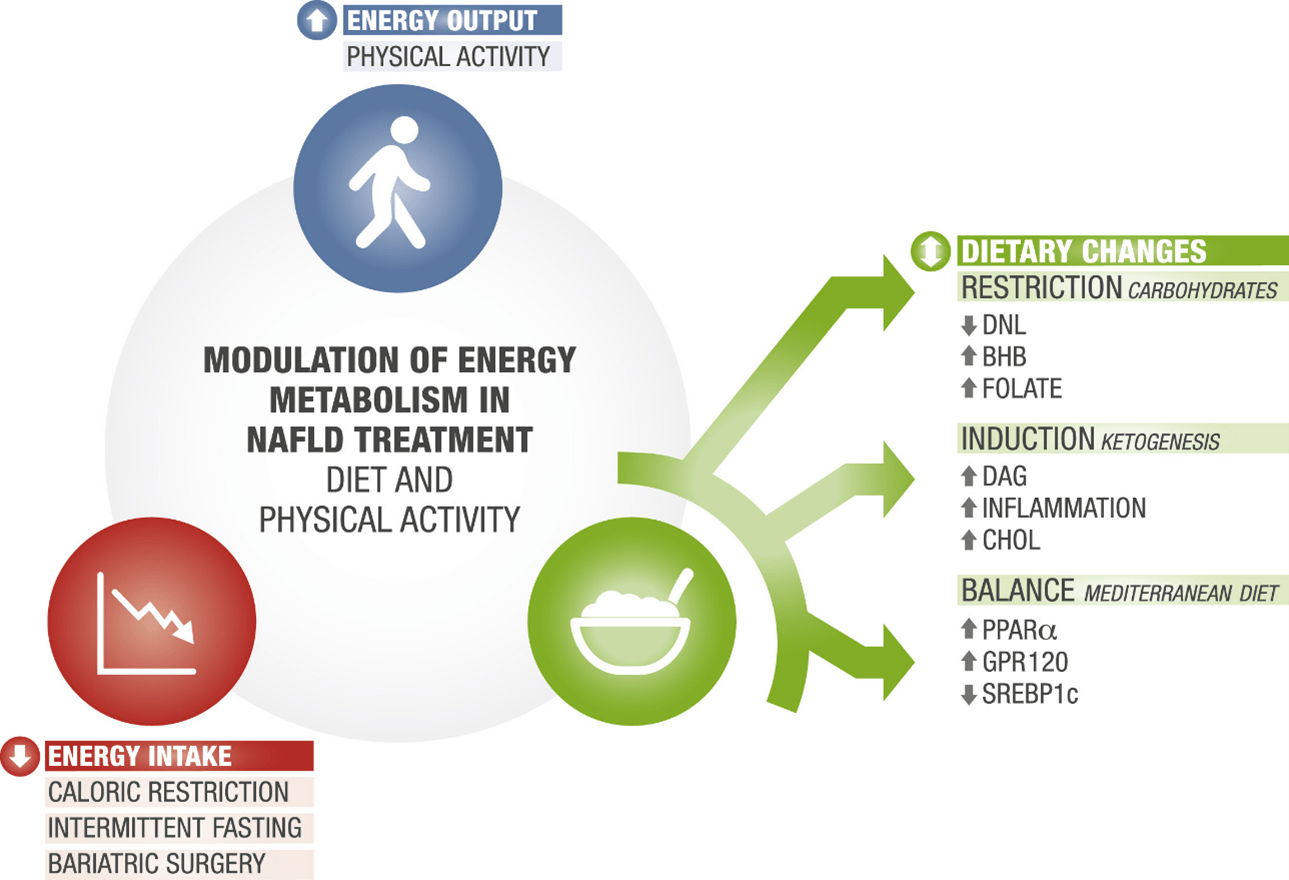
- Restricción de Hidratos de carbono
- Inducción de cetogénesis
- Composición de la dieta equilibrada
- Modulación metabólica al disminuir la ingesta de Valor energético
- Modulación metabólica al aumentar la producción de Valor energético
Recomendaciones dietéticas para la enfermedad del hígado graso no alcohólico basadas en la evidencia disponible actualmente
- Priorice los almidones intactos como los cereales integrales y limite o evite los almidones refinados como el pan blanco y el arroz blanco;
- Reemplace algunos de los Hidratos de carbono, especialmente los Hidratos de carbono refinados, en su dieta con proteínas adicionales de una combinación de fuentes animales o vegetales, como pollo, pescado, queso, tofu y legumbres;
- Incluya una variedad de compuestos bioactivos en su dieta al consumir frutas, verduras, café, té, nueces, semillas y aceite de oliva virgen extra;
- Obtenga la mayor parte de sus grasas de fuentes no saturadas, como el aceite de oliva (idealmente virgen extra), aceite de canola, aceite de girasol, aceite de cártamo, aceite de canola o nueces y semillas;
- Limite o evite los azúcares añadidos, ya sean sacarosa, fructosa, maltosa, maltodextrina o jarabes. Si alguna de estas palabras aparece en los primeros 3 a 5 ingredientes de un alimento, es mejor evitar ese elemento y elegir una versión sin azúcar. Algunos ejemplos son yogures y cereales comerciales;
- En particular, evite el azúcar en forma disuelta, como las bebidas gaseosas/refrescos azucarados, la limonada, los jugos de frutas, los batidos y el azúcar añadida al té y al café.
carmín orlandi
BIBLIOGRAFÍA
El impacto de los patrones dietéticos y la nutrición en la enfermedad del hígado graso no alcohólico.
Kim A, Krishnan A, Hamilton JP, Woreta TA.
Gastroenterol Clin North Am. 2021 marzo;50(1):217-241.
Nutrición y actividad física en NAFLD: una visión general de la evidencia epidemiológica.
Zelber-Sagi S, Ratziu V, Oren R.
Mundial J Gastroenterol. 7 de agosto de 2011; 17 (29): 3377-89.
Nutrición y enfermedad del hígado graso no alcohólico: perspectivas actuales.
Chakravarthy MV, Waddell T, Banerjee R, Guess N.
Gastroenterol Clin North Am. 2020 marzo;49(1):63-94.
Enfermedad del hígado graso no alcohólico: fisiopatología y manejo.
Carr RM, Oranu A, Khungar V.
Gastroenterol Clin North Am. 2016 Dic;45(4):639-652
