Numerosi sport sono caratterizzati dall’esecuzione di specifici gesti che prevedono movimenti ripetuti dell’arto superiore al di sopra della testa. Tali sport vengono classificati come overhead e la pesistica rientra in questa categoria.
Lesioni della spalla e pesistica
Si tratta di attività in cui si riscontra una significativa incidenza di infortuni, lesioni e patologie a carico della spalla9-10. Ciò si evidenzia per i complessi fattori anatomici intrinseci statici, e soprattutto dinamici di quest’articolazione, e per gli ampi movimenti consentiti. I gesti che prevedono il movimento dell’arto superiore al di sopra dei 90° richiedono un delicato equilibrio tra componente stabilizzante attiva (neuro-muscolare) e passiva (capsulo-legamentosa). Le strutture della spalla, sottoposte a stress ripetitivi, con velocità angolari notevoli ed importanti carichi esterni, possono andare incontro a lesioni da overuse su base microtraumatica.
Gli studi presenti in letteratura, in merito all’incidenza degli infortuni correlati alla pesistica, evidenziano come la spalla sia, insieme al rachide lombare ed al ginocchio, il distretto più colpito da patologie soprattutto su base acuta8.
Anatomia della spalla del pesista
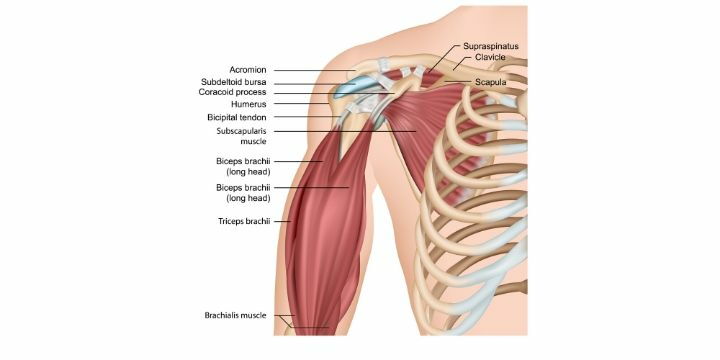
Il complesso articolare della spalla, rappresenta un distretto anatomico particolarmente strutturato. Ci limiteremo all’analisi dei principali elementi interessanti nella patologia del Pesista. L’articolazione gleno-omerale è caratterizzata da una ridotta corrispondenza tra le superfici articolari. Se si considera qualsiasi posizione della spalla, solo il 20-50% della testa omerale appare contenuto nella glenoide. Per far fronte a questa situazione di sostanziale “instabilità”, intervengono vari sistemi che esercitano un’azione stabilizzante durante gli ampi movimenti ripetitivi che caratterizzano la pratica sportiva:
- Orientamento articolare
- Pressione intra-articolare negativa
- Sistema capsulo-legamentoso e labiale
Le superfici articolari scapolare ed omerale, risultano come sezioni di sfera. La cartilagine, a livello glenoideo, è più spessa alla periferia (media 3,8mm) e più sottile centralmente (media 1,2mm); a livello omerale, la stessa è più spessa centralmente (media 2mm) e più sottile perifericamente (media 0,6mm)7
L’articolazione gleno-omerale è ben lubrificata dal liquido sinoviale ed ha un coefficiente di frizione trascurabile di 0,002. Baeyens e Van Roy ritengono che non sia evidenziabile una relazione tra la geometria articolare (inclinazione e orientamento della glenoide, torsione omerale) e la stabilità della spalla. Inoltre, anche con differenze statistiche valide e avvalorate tra queste geometrie articolari, la mobilità della scapola nello spazio orienta la glenoide indipendentemente dall’inclinazione o dall’orientamento di quest’ultima rispetto alla scapola. Il suo significato può considerarsi trascurabile, se paragonato al potenziale cinematico della scapola1. Il liquido sinoviale presente normalmente all’interno dell’articolazione gleno-omerale, in associazione alle forze viscose ed intermolecolari, può contribuire a trattenere le superfici articolari. La pressione intra-articolare, in posizione di riposo è negativa (-42cm H2O). All’aumentare dell’abduzione e della rotazione, l’azione stabilizzante della pressione negativa, diminuisce2. Durante i movimenti della gleno-omerale, si producono forze sulla superficie articolare notevolmente superiori alla resistenza causata dalla pressione intra-articolare3.
Il labbro glenoideo è un tessuto fibroso di forma anulare che circonda la cavità glenoidea. Non contiene condrociti, ad eccezione della porzione di giunzione con la cartilagine ialina della glenoide. A livello del polo superiore, il labbro è in stretta relazione con il Capo Lungo del Bicipite. Il tendine s’inserisce a livello del tubercolo sopra-glenoideo, delle porzioni antero-superiore e postero-superiore del labbro6.
Il labbro costituisce circa il 50% della profondità totale della cavità glenoideo-labiale4. Questo ha portato i vari Autori a pensare che il labbro assolvesse una funzione di controllo della traslazione gleno-omerale e offrisse una superficie di contatto maggiore della glenoide con la testa omerale. Il labbro si deforma facilmente sotto carico, essendo scarsamente elastico. Ciò deve far pensare all’importanza dell’ampliamento della zona di carico come principale meccanismo stabilizzatore1. Nishida e Gohlke sostengono che il labbro sia la sede d’inserzione dei legamenti gleno-omerali e della capsula e non un’estensione fibro-cartilaginea della cavità articolare come sostenuto da altri Autori. Essi, conclusero che il labbro rappresenta una piega sovrabbondante di tessuto fibroso, con fibrocartilagine presente solo in una sottile zona di transizione, nel punto in cui lo stesso s’inserisce sul margine glenoideo della scapola.1-2-5
La capsula articolare gleno-omerale origina dalla superficie periferica del labbro glenoideo e dall’adiacente porzione del collo. Nella regione ascellare essa è parzialmente fusa con il tendine del m. tricipite, mentre a livello omerale segue generalmente il collo anatomico. Vengono descritti tre legamenti gleno-omerali (LGO): superiore, medio ed inferiore. Intervengono nel rinforzare le porzioni anteriore ed inferiore della capsula articolare. Decorrono dentro la capsula e sono orientati nella medesima direzione della stessa.
Instabilità e movimento della spalla
Il ruolo preventivo nei confronti dell’instabilità, della capsula e dei LGO, muta al variare della posizione della spalla e della direzione delle forze di traslazione1.
La sostanziale predisposizione anatomica all’instabilità dell’articolazione gleno-omerale, prevede un importante ruolo stabilizzante da parte della componente muscolare. Essa si comporta in maniera differente al variare della posizione articolare, della direzione e dell’ampiezza del movimento11. Nel controllo dell’azione stabilizzatrice muscolare, la propriocezione riveste un ruolo di capitale importanza12. In questo senso, il controllo della stabilità dei vari elementi costituenti il complesso articolare della spalla, può ottenersi soltanto con un’adeguata posizione reciproca tra le diverse articolazioni: gleno-omerale, scapolo-toracica, sterno-costo-clavicolare, acromion-clavicolare. Non di minore importanza, il ruolo rivestito dal rachide.
La modulazione continua degli stimoli afferenti provenienti dai vari distretti citati, rende possibile l’esecuzione adeguata delle attività funzionali. I movimenti della spalla si realizzano attraverso l’intervento di catene cinetiche che vanno dagli arti inferiori e dal rachide sino alle dita14, trovando nella “Core Region” un importante contributo in termini di attivazione anticipata dei muscoli stabilizzatori di tale livello15.
Patologie della spalla
Alcune condizioni patologiche della spalla che sviluppano dolore, possono condurre ad un’alterazione dei muscoli stabilizzatori. Un esempio è dato dai muscoli trapezio inferiore e dentato anteriore.
Si assiste ad una modificazione dei normali pattern di attivazione che coincide con una ridotta capacità di generare forze al fine di stabilizzare la spalla16. Secondo molti Autori, la patologia della spalla può essere collocata all’interno di un “ciclo patogenetico”13 che può condurre dall’instabilità alla sindrome da impingement, attraverso un circuito nel quale possono evidenziarsi:
- Microtraumi
- Deficit di controllo neuro-muscolare17
- Instabilità funzionale18
- Ipotonia dei muscoli scapolo-toracici19
- Squilibrio deltoide-cuffia
- Alterazione della “zona neutra”20
Considerando la patologia del Pesista, è importante ricordare il ruolo del sovraccarico quale meccanismo patogenetico principale. Esso può determinare processi infiammatori sub-acuti, con aumento del volume dei tessuti periarticolari, associati ad impingement per riduzione dello spazio di scorrimento sotto acromiale13. Il sovraccarico funzionale, può altresì indurre una “retrazione” dei muscoli gleno-omerali e scapolo-toracici con conseguente sollecitazione di altre strutture e sviluppo di pattern motori alterati.
Instabilità della spalla
L’instabilità di spalla, che viene riportata tra le patologie del Pesista, appare complessa a causa delle numerose strutture interessate e delle loro interazioni anatomiche e funzionali. In letteratura, è stata studiata prevalentemente l’instabilità gleno-omerale. La classificazione dell’instabilità è molto difficile ed alcuni Autori riconoscono da 24 a 54 sottoclassificazioni21. Di seguito riportiamo le più usate:
- TUBS (Traumatic Unidirectional Bankart-Lesion Surgery)
- AMBRII (Atraumatic Multidirectional Bilateral Rehabilitation Inferior Caspular Shift)
- AIOS (Aquired Instability by Overuse Syndrome)
Quest’ultima è certamente l’instabilità più caratteristica degli sportivi.
Sindrome da conflitto
La sindrome da conflitto (o impingement syndrome) rappresenta, attualmente, una delle patologie più diagnosticate dai Medici Specialisti in relazione alle sindromi dolorose che colpiscono la spalla dello sportivo. Tale definizione racchiude una serie di alterazioni anatomo-cliniche a carico della cuffia dei rotatori e della borsa sottoacromiondeltoidea.
Tali strutture, trovandosi interposte tra testa omerale, arco coraco-acromiale e margine postero-superiore della glena, possono entrare in conflitto meccanico con le suddette componenti ossee. Il complesso teno-bursale, va incontro a processi di natura infiammatoria che possono progressivamente degenerare sino alla rottura tendinea. Clinicamente si associano dolore ed impotenza funzionale, tanto più significativi, quanto maggiore sarà il quadro patologico.
La definizione di sindrome da conflitto si deve a Neer (1972), che evidenziò la patogenesi meccanica microtraumatica di questa entità clinica definendo tre stadi22-23:
- Stadio I: processo infiammatorio acuto associato ad alterazioni reversibili edematoso-emorragiche a carico del complesso teno-bursale. I pazienti hanno generalmente meno di 25 anni e presentano una sintomatologia durante l’attività sportiva che regredisce con il riposo.
- Stadio II: tendinite cronica, che può associarsi a calcificazioni intra-tendinee e fibrosi della borsa sottoacromiondeltoidea. Colpisce soggetti tra i 25 e 40 anni, determinando dolore nell’elevazione dell’arto superiore.
- Stadio III: tipico dei pazienti al di sopra dei 40 anni, è caratterizzato da una più o meno significativa impotenza funzionale, legata ad una rottura tendinea parziale o totale.
La sede più tipicamente coinvolta nei processi infiammatori e nelle lesioni, è a livello del tendine del sovraspinoso, a circa 1 cm dall’inserzione sul trochite. Codman nel 1934 definì questa sede Critical Zone23-24.
Attualmente le ipotesi più accreditate in merito alle motivazioni per cui ciò accada, riguardano la possibilità che un’occlusione funzionale a carico dei vasi possa contribuire alla genesi della lesione tendinea23. Questo si verificherebbe sia a causa della tensione del tendine in alcuni movimenti25, che per il suo schiacciamento contro la volta coraco-acromiale nei movimenti di elevazione26. Tali meccanismi funzionali potrebbero creare una compressione dei vasi intra-tendinei, inducendo una condizione ischemica ripetitiva, potenzialmente dannosa23. L’impingement rappresenta una patologia multifattoriale, in cui fattori diversi possono contribuire alla genesi della sintomatologia. Sono evidenziati dai vari Autori fattori strutturali (di origine anatomica) e fattori funzionali23.
Fattori Strutturali:
- Acromion
- Coracoide
- Omero
- Legamento coraco-acromiale
- Articolazione acromion-calvicolare
- Cuffia dei rotatori
- Borsa sottoacromiondeltoidea
Fattori Funzionali:
- Deficit del meccanismo di depressione della testa omerale
- Anomalie scapolari di posizione e/o mobilità
- Rigidità capsulare posteriore
- Instabilità
- Wheight-bearing shoulder
Analisi delle strutture principali nell'impingement
La cuffia dei rotatori è rappresentata dalla confluenza di quattro tendini (sovraspinoso, sottospinoso, piccolo rotondo e sottoscapolare) che avvolgono la testa dell’omero. Si tratta di una struttura aponeurotica che esprime un’azione stabilizzante per l’articolazione gleno-omerale. Essa è costituita da connettivo fibroso a elevato contenuto di collagene di tipo I, caratterizzato da un’elevata resistenza alla trazione23.
Nella sindrome da conflitto, la cuffia è sollecitata, attraverso una serie di microtraumi ripetitivi che danno luogo a processi infiammatori del tendine e della borsa (tendinite+borsite) che, se non trattati adeguatamente, possono evolvere verso un quadro degenerativo. L’alterazione teno-bursale contribuisce all’incremento di spessore dei tessuti, che ridurrà ulteriormente lo spazio di scorrimento, con inevitabile accentuazione del processo di impingement.
Il meccanismo di depressione della testa omerale rappresenta uno dei principali fattori funzionali predisponenti la sindrome da conflitto. Esso è strettamente dipendente dall’azione muscolare sinergica ed equilibrata degli elementi della cuffia dei rotatori. Ogni alterazione, espressione di disequilibrio muscolare, facilita la “risalita della testa omerale” con evidenti ripercussioni sulla dimensione dello spazio sotto acromiale.
Le lesioni della cuffia dei rotatori, così come quelle del capo lungo del bicipite, producono una riduzione del meccanismo di depressione della testa omerale27 con conseguenze negative per la funzionalità del complesso articolare della spalla. Bigliani (1997) ha evidenziato come negli sport che prevedano gestualità overhead, si possa verificare un affaticamento degli extrarotatori rispetto a deltoide e gran pettorale. Ciò sviluppa un’ipostenia dei depressori rispetto agli elevatori della testa omerale28, con conseguente predisposizione al conflitto. Anomalie di posizione e/o mobilità della scapola, legate a problematiche meccaniche, posturali o neurologiche, esprimono un’alterazione del ritmo scapolo-toracico e successivamente gleno-omerale con sviluppo di impingement.
La rigidità della capsula posteriore, durante il movimento di flessione, facilita la risalita della testa omerale verso la volta coraco-acromiale, come uno yo-yo sale, con un movimento rotatorio, lungo la sua corda23-29.
L’instabilità della testa omerale è considerata uno dei fattori predisponenti l’impingement30, pur non essendo ancora chiaro se il conflitto avvenga contro la volta coraco-acromiale o contro il margine postero-superiore della glena23. Appare molto complesso riuscire a esprimere una classificazione unitaria della sindrome da conflitto. Tuttavia sono evidenziabili elementi unificanti e discriminanti23. Una prima classificazione di conflitto è legata ai fattori strutturali.
- Alterazioni anatomiche omerali o della volta acromiale, possono ridurre l’outlet del sovraspinoso, ovvero lo spazio riservato al tendine, dando origine all’outlet impingement.
- Le alterazioni a carico dei tessuti molli compresi nello stesso spazio di scorrimento, sviluppando fibrosi, ispessimenti e quindi aumento della pressione all’interno di questo spazio indeformabile, danno origine al non outlet impingement.
- Un’altra classificazione può essere fatta sulla base di causeintrinseche ed estrinseche. Le prime presentano una genesi nella patologia della cuffia (rottura da sovraccarico in trazione, tendinite calcifica, rottura traumatica, ecc.), le seconde in alterazioni extratendinee (outlet impingement) che determinano una sofferenza secondaria della cuffia23.
- Un’ulteriore separazione può essere quella tra conflitto primario e secondario. Il primo prevede fattori anatomo-clinici in grado di sviluppare, come fattore causale primario un impingement. Nel conflitto secondario, invece, esiste una condiziona patologica preesistente che ne causi la genesi (instabilità, lesione della cuffia o del CLB).
Trattamento
Considerata la complessità della patologia della spalla, è fondamentale un’approfondita anamnesi, un accurato esame obiettivo, della gestualità sportiva e un appropriato imaging strumentale, per identificare i fattori causali che concorrono a sviluppare la sintomatologia e l’alterazione funzionale. Il trattamento dovrà, conseguentemente, essere individualizzato e finalizzato alla rimozione dei meccanismi patogenetici.
Il Medico Specialista, elaborata la diagnosi, proporrà il trattamento più indicato. Nei casi d’instabilità non traumatica da overuse e di conflitto, il percorso conservativo riabilitativo è in grado di ottenere ottimi risultati31. Il trattamento chirurgico deve essere preso in considerazione solo in caso di fallimento. I principi del trattamento riabilitativo possono essere riassunti nel:
- Recupero del completo R.O.M.
- Recupero del corretto equilibrio muscolare
- Recupero del controllo neuro-muscolare
- Recupero del gesto sport-specifico
Il percorso deve essere “integrato” e prevedere il rispetto dei “tempi biologici” della patologia e della sintomatologia ad essa associata. Le tecniche utilizzabili dal Terapista, sono scelte in base alle indicazioni emerse dall’esame oggettivo, soggettivo ed alla diagnosi medica. Nella fase infiammatoria l’obiettivo primario è la riduzione del dolore. In letteratura vengono indicate numerose modalità terapeutiche: Tens32, Iniezioni33, FANS33, Ultrasuono34, il riposo e la termoterapia.
La Terapia Manuale contribuisce alla diminuzione del dolore nelle spalle con sindrome da impingement35-36. Abbiamo in precedenza posto l’accento sul ruolo fondamentale del sistema miofasciale nella stabilizzazione del complesso articolare della spalla. La ricerca di un adeguato controllo motorio è pertanto fondamentale nel recupero dell’atleta con spalla dolorosa. Sahrmann (2002) ha evidenziato come il mantenimento della centralità fra i capi articolari sia il fattore determinante per ridurre lo stress eccessivo durante i movimenti dell’arto superiore37. Tale funzione stabilizzante non va circoscritta alla sola muscolatura scapolo-omerale, ma va estesa ai muscoli scapolo-toracici ed al complesso lombo-pelvico38.
Ruoli funzionali dei muscoli della spalla
Per comprendere in modo adeguato il percorso di riabilitazione e rieducazione funzionale della spalla, occorre ricordare i ruoli funzionali dei vari distretti muscolari che intervengono nella stabilizzazione e nel movimento di questo complesso.
- I muscoli della cuffia dei rotatori, attraverso una contrazione sinergica, esercitano un’azione di stabilizzazione primaria sulla gleno-omerale in associazione al capo lungo del bicipite39. Inoltre, le fibre inferiori di tale complesso muscolare, controllano la tendenza del deltoide a sviluppare una trazione verso l’alto della testa omerale. Ciò garantisce un centraggio “dinamico”, durante il movimento, della testa omerale all’interno della glena.
- I muscoli scapolari sono, ad oggi, grazie alla numerosa serie di studi al riguardo, considerati di fondamentale importanza per il corretto funzionamento della spalla37-38.
- I muscoli trapezio (superiore, medio ed inferiore), elevatore della scapola, romboidi, dentato anteriore e piccolo pettorale, controllano i movimenti della scapola durante i gesti dell’arto superiore.
- La coppia trapezio superiore-dentato anteriore induce la rotazione craniale della scapola durante l’elevazione e l’abduzione del braccio40.
- I muscoli elevatore della scapola e romboidi, interagendo con le fibre superiori del trapezio, producono l’adduzione-elevazione della scapola40.
- Il trapezio inferiore, in sinergia con il trapezio superiore ed il dentato anteriore, agisce nella rotazione craniale.
- Il piccolo pettorale può produrre un tilt anteriore della scapola, contribuendo alla riduzione dello spazio sottoacromiale37.
L’equilibrio tra intra ed extra rotatori della gleno-omerale è considerato da molti Autori uno degli elementi chiave per il corretto funzionamento articolare. Musarra ritiene che la ratio fra extra rotatori / intra rotatori fra il 66 ed il 75%, proposta da Wilk (2002) sia interessante per la programmazione degli esercizi terapeutici, ma sottolinea come i risultati prodotti da differenti macchine isocinetiche siano diversi tra loro e difficilmente confrontabili40. La forza muscolare isocinetica si modifica secondo la velocità d’esecuzione41 e secondo il piano scapolare42. Inoltre l’allenamento isocinetico rappresenta una modalità scarsamente sport-specifica. Va considerato quindi come uno strumento per quantificare l’eventuale squilibrio presente, ma non può essere utile per migliorare le capacità funzionali40.
La stabilità gleno-omerale è vincolata al controllo di tutta la catena cinetica muscolare, che trova nella “Core Region”, l’elemento primario38. A conferma di questo, studi riguardanti la stabilizzazione lombare, mostrano una contrazione anticipata del muscolo trasverso dell’addome ad ogni movimento del braccio43. Young (1996) ha altresì dimostrato la relazione fra una disfunzione scapolare e un deficit muscolare lombo-pelvico44. Una buona stabilità lombo-pelvica garantisce una corretta distribuzione di energia cinetica dagli arti inferiori a quelli superiori45. Timing e coordinazione fra i diversi muscoli sembrano essere più rilevanti della loro forza assoluta40. Tutti i modelli proposti pongono l’attenzione sulla qualità del movimento piuttosto che sulla quantità di forza37-38.
Conclusioni
Quanto evidenziato, pone l’accento, nel percorso riabilitativo del Pesista con spalla dolorosa, sul lavoro muscolare volto al recupero del controllo motorio. Pur esistendo differenti correnti di pensiero, gli Autori concordano sull’importanza di un lavoro mirato ai muscoli della regione lombo-pelvica oltre a quello focalizzato sui muscoli gleno-omerali e scapolo-toracici. La stabilità di un distretto e di un segmento, è strettamente dipendente dalla coordinazione dei diversi livelli di stabilizzazione all’interno dello stesso segmento40.
Il ruolo della propriocezione nella spalla è stato oggetto di studio negli ultimi decenni e ciò ha portato alla luce importanti elementi da tenere in considerazione nella riabilitazione. Le informazioni propriocettive partecipano al timing46 e alla pianificazione del movimento47. Quanto evidenziato da Voight (1996) è di estremo interesse: la stanchezza muscolare condiziona la qualità delle afferenze propriocettive; pertanto nella somministrazione degli esercizi qualitativi occorre non raggiungere la stanchezza muscolare.
Il timing motorio, il controllo neuromuscolare del gesto e la sua sequenza, risultano pertanto più significativi, all’interno del percorso riabilitativo funzionale, rispetto alla resistenza, alla forza pliometrica e agli altri aspetti peculiari dell’ultima fase sport-specifica.
È evidente come, considerata la sua complessità anatomo-funzionale, la patologia della spalla del Pesista va affrontata con rigore dalla diagnosi al trattamento riabilitativo. Occorre rispettare i tempi biologici di guarigione dei tessuti, somministrando con attenzione qualsiasi forma di trattamento e terapia. L’esercizio terapeutico, fondamentale nella progressione riabilitativa, deve puntare agli aspetti qualitativi del movimento più che quantitativi. Per il futuro saranno necessari ulteriori studi che permettano di elaborare delle linee guida ed un modello elitario specifico per le diverse patologie della spalla del Pesista.
(Articolo redatto in collaborazione con il Dr. Stefano Spaccapanico)
Referenze
- P. Baeyens, P. Van Roy. Biomeccanica della spalla, in La spalla nello sportivo, A. Fusco, A. Foglia, F. Musarra, M. Testa. Masson 2005
- Gohlke F., Essigkrug B., Schimtz F. The pattern of the collagen fibers bundles of the capsule of the glenohumeral joint. Shoulder Elbow Surg. 3:111-128, 1994
- Gibb T.D., Sidles J.A., Harriman D.T., Mcquade K.L., Matsen F.A. II The effect of capsular venting on glenohumeral laxity. Clin Orthop. Rel. Res. 268: 120-127, 1991
- Hata Y., Nakatsuchi, Saitih S., Hosaka M., Uchiyama S., Anatomic study of the glenoid labrum. J Shoulder Elbow Surg. 1: 207-214, 1992
- Nishida K., Hashizume H., Toda K. Histologic and scanning electron microscopic study of the glenoid labrum. Shoulder Elbow Sur. 5: 132-138, 1995
- De Maeseneer M., Van Roy F., Handelberg F., Shahabpour M., Osteaux M. Normal and pathologic labrum and bicipito-labral complex: a pictoral essay using plasitc models. Radiology 209: 615-616, 1998
- Soslowsky L.J., Flatow E.L., Bigliani L.U. Pawluk R.J., Athesian G.A., Mow V.C. Quantitation of in situ contact areas at the glenohumeral joint: a biomechanical study. Orthp. Res. 10: 524-535, 1992
- Gregg Calhoon, MS, ATC; Andrew C. Fry, PhD, CSCS Human Performance Laboratories, University of Memphis, Memphis, TN. Injury Rates and Profiles of Elite Competitive Weightlifters. Journal ofAthletic Training 1999;34(3):232-238
- Gross ML, Brenner SL, Esformes I, Sonzogni JJ. Anterior shoulderinstability in weight lifters. Am J Sports Med. 1993;21:599-603.
- Konig M, Biener K. Sport-specific injuries in weight lifting. Schweiz Z, Sportmed. 1990;38:25-30.
- Comerford M.J., Mottram S.L. Movement and stability dysfunction – contemporary developments. Manual Ther 6: 15-26, 2001
- Bender M. Case study. Manual Therapy 2: 107-110, 1996
- Fusco, R. Zuccarino. Instabilità di spalla, in La spalla nello sportivo, A. Fusco, A. Foglia, F. Musarra, M. Testa. Masson 2005
- Kibler W.B. The role of the scapula in the overhead throwing motion. Am Contemp Orthop 22: 525-532, 1991
- Hodges P., Richardson C. Inefficient muscular stabilization of the lumbar spine associated with low back pain. A motor control evaluation of transversus abdominis. Spine 21(22): 2640-2650, 1996
- Kibler W.B. The role of the scapula in athletic shoulder function. Am J Sport Med 26(2): 325-339, 1998
- Schenkman M., Rugo de Cartaya V. Kinesiology of shoulder complex. In: Andrews J.R., Wilk K.E. (eds.) The athletes shoulder. Churchill Livingstone, New York 1994; Ch 2: pp 15-33
- Gross M.L., Brenner S.L., Esformes I., Sonzogni J.J. Anterior shoulder instability in weigth lifters. Am J Sport Med 21: 599-603, 1993
- Magarey M.E., Jones M.A. Dynamic evaluation and early management of altered motor control around the shoulder complex. Manual Ther 8(4): 195-206, 2003
- Hess S.A. Functional stability of the glenohumeral joint. Manual Ther, 5(2): 63-71, 2000
- Cofield R.H., Irving J.F. Evaluation and classification of shoulder instability: with special reference to examination under anaesthesia. Clin Orthop Rel Res 223; 32-43, 1987
- Neer C.S. II Anterior acromioplasty for the chronic impingement syndrome in the shoulder. A preliminary report. J. Bone Joint Surg. 54A: 41-50, 1972
- Odella, L. Pierannunzii, S. Odella, in La spalla nello sportivo, A. Fusco, A. Foglia, F. Musarra, M. Testa. Masson 2005
- Codman E.A. The shoulder. Rupture of supraspinatus tendon and other lesions in or about the subacromial bursa. Thomas Todd, Boston 1934
- Rathbun J.B., Macnab I. The microvascular pattern of the rotator cuff. Bone Joint Surg. 52B: 540, 1970
- Sigholm G., Styf J., Corner L., Herberts P. Pressure recording in the subacromial bursa. Orthop. Res. 6(1): 123-128, 1988
- Ogata S., Uhthoff H.K. Acromial enthesopathy and rotator cuff tear. A radiologic and histologic postmortem investigation of the coracoacromial arch. Orthop. 254: 39-48, 1990
- Bigliani L.U., Levine W.N. Current concept review. Subacromial impingement syndrome. J. Bone Joint Surg. 74A(12): 1854-1868, 1997
- Matsen III F.A., Arntz C.T. In Matsen III F.A., Rockwood C.A. Jr (eds). The shoulder. WB Saunders Co., New York 1990, Vol 2, p 627
- Glousman R.E. Instability versus impingement syndrome in the throwing athlete. Clin. North America 24: 89-99, 1993
- Morrison D.S., Frogameni A.D., Woodworth P. Non Operative treatment of sub acromial impingement syndrome. Bone Joint Surg. 79A: 732-737, 1997
- Nitz A.J. Physical Therapy management of the shoulder. Physical Ther: 66(12): 1912-1918, 1986
- Altechek D.W., Hobbs W.R. Evaluation and management of shoulder instability in the elite overhead thrower. Sports Phys. Ther: 25(1): 26-33, 1997
- Wilk K.E., Meister K., Andrews J.R. Current concepts in the rehabilitation of overhead throwing athlete. Am J. Sports Med. 30(1): 136-151, 2002
- Casonato O., Musarra F., Frosi G., Testa M. The role of therapeutic excercises in the conflicting and unstable shoulder. Ther. Rev. 8:1-16, 2003
- Bang M., Deyle G.D. Comparison of supervised exerxise with and without manual physical therapy for patients with shoulder impingement syndrome. Ortop. Sports Phys. 30(3): 126-137, 2000
- Sahrmann S.A. Diagnosis and treatment of movement impairment syndromes. Mosby, St Louis 2002
- Kibler W.B., Mcmullen J., Uhl T. Shoulder rehabilitation strategies, guidelines ad practice. Clini. N. Am. 32(3): 527-538, 2001
- Wilk K., Arrigo A.A., Andrews J.R. Current concept: the stabilizing structures of the glenohumeral joint. Orthop. Sports Phys. Ther. 25(6): 364-378, 1997
- Musarra, Esercizio terapeutico in riabilitazione, in La spalla nello sportivo, A. Fusco, A. Foglia, F. Musarra, M. Testa. Masson 2005
- Admiris I.G., Cometti G., Morlon B., Van Hoecke J. Concentric and/or eccentric training induced alteration in shoulder flexor and extensor strenght. Orthop. Sports Phys. Ther. 25(1): 26-33, 1997
- Tata D.E., Ng L., Kramer J.F. Shoulder antagonistic strenght ratio during concentric and eccentric muscle action in the scapular plane. Orthop. Sports Phys. 20(6): 319-328, 1994
- Hodges P.W. Is there a role for the transversus abdominis in lumbo-pelvic stability? Manual Ther. 4: 74-86, 1999
- Young J.L., Herring S.A., Press J.M. The influence of the spine on the shoulder in the throwing athlete. Back Muscoloskeletal Rehabil. 7: 5-17, 1996
- Rubin B.D., Kibler W.B. Fundamental principles of shoulder rehabilitation: conservative to postoperative management. Arthroscopy 18(9): 29-39, 2002
- Bevan L., Cordo P., Carlton L., Carlton M. Proprioception coordination of movement sequences: discrimination of joint angle versus angular distance. Neurophysiol. 71(5): 1862-1871, 1994
- Ghez C., Sainburg R. Proprioceptive control on interjoint coordination. J. Physiol. Pharmacol. 73: 273-284, 1994
- Voight M.L., Hardin J.A., Blackburn T.A., Tippett S., Canner G.C. The effect of muscle fatigue on the relationship of arm dominance to shoulder preoprioception. Orthop. Sports Phys. Ther. 23(6): 348-352, 1996
